1. Định nghĩa.
– Cẳng tay gồm hai xương: Xương quay và xương trụ, chịu trách nhiệm gấp duỗi khuỷu, gấp duỗi cổ tay và đặc biệt là sấp ngữa.
– Gãy xương cẳng tay giới hạn từ 2cm dưới nếp khuỷu đến 5cm trên nếp cổ tay.
– Gãy xương cẳng tay gặp ở cả người lớn và trẻ em, có thể gặp một xương hoặc hai xương. Nguyên nhân thường do chấn thương.
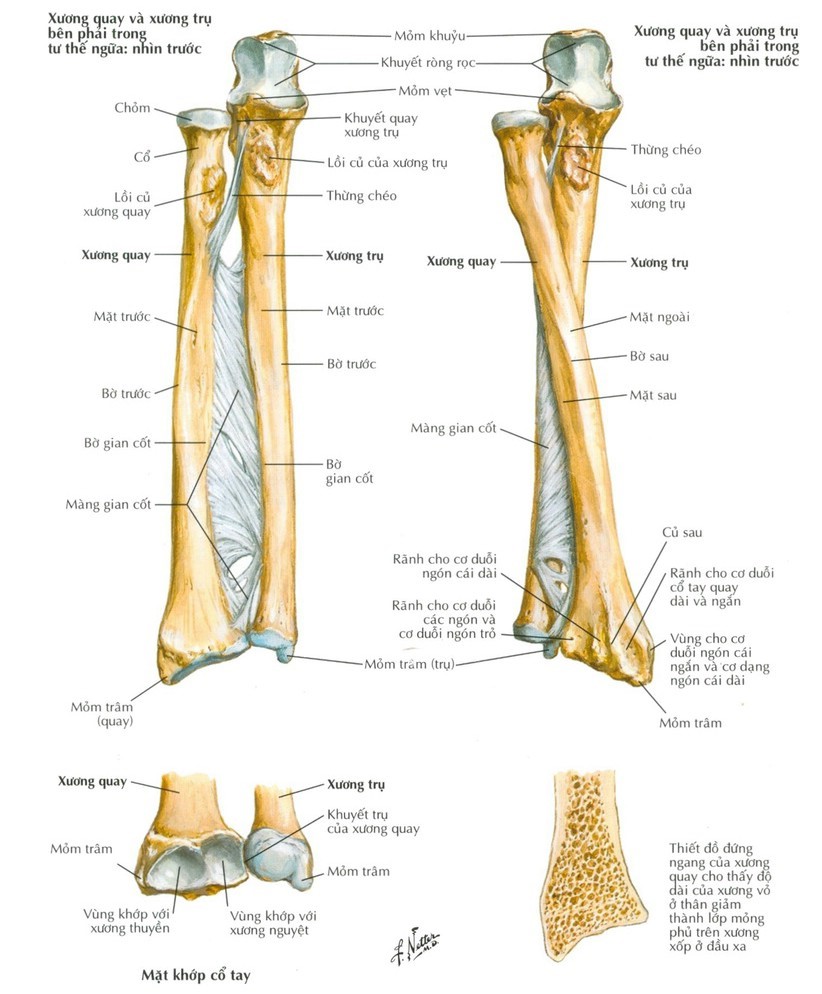
Hình ảnh 1: Cấu tạo xương cẳng tay
2. Nguyên nhân gây gãy xương cẳng chân
– Gãy xương do tai nạn giao thông.
– Gãy xương do tai nạn lao động.
– Gãy xương gặp trong thể thao.
– Gãy xương do bệnh lý: Viêm xương tủy xương, ung thư xương gây gãy.
3. Triệu chứng thường gặp.
– Đau, sưng nề, bầm tím, biến dạng cẳng tay sau chấn thương, có thể kèm trật khớp khuỷu hoặc cổ tay. Có điểm ấn đau chói.
– Mất cơ năng hoàn toàn.
– Có thể có vết thương hở.
– Xquang: Gãy xương cẳng tay.
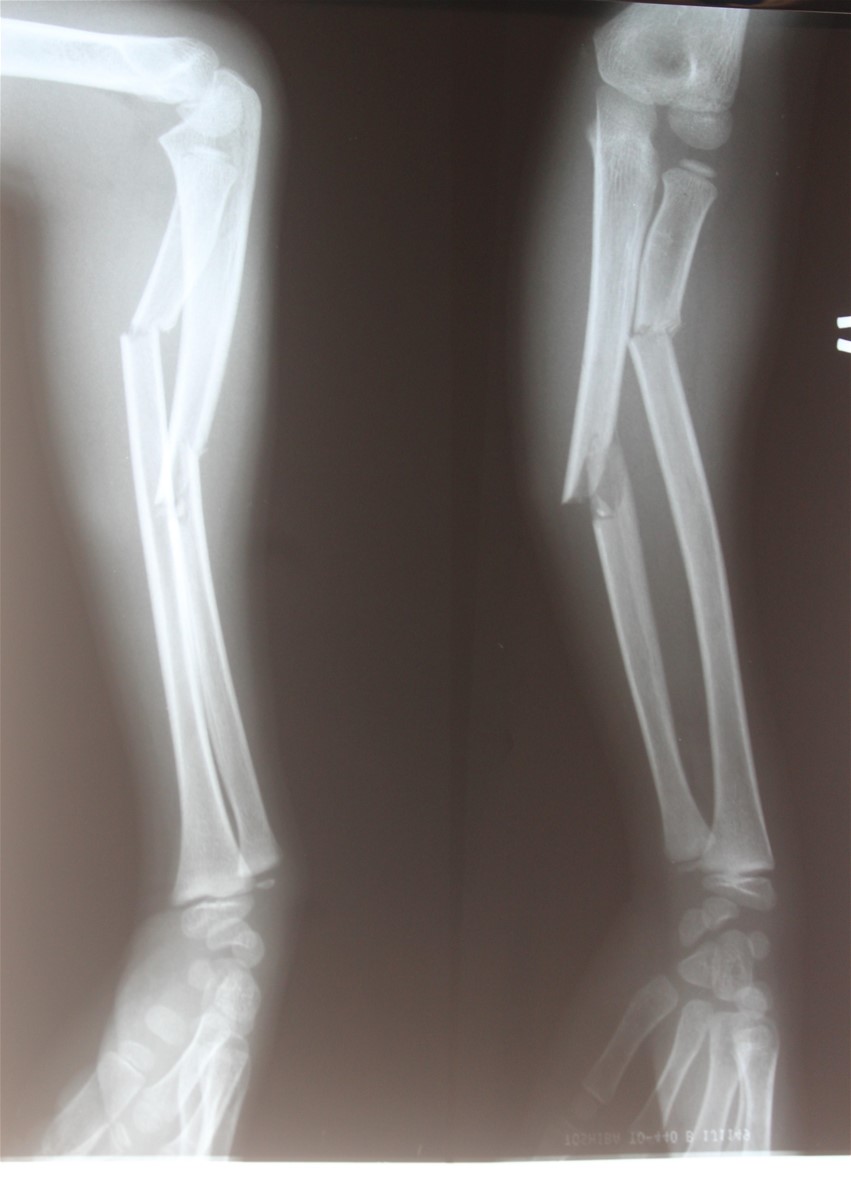
Hình ảnh 2: Hình ảnh gãy thân hai xương cẳng tay
4. Biến chứng xảy ra nếu không điều trị
– Gãy xương hở, tổn thương mạch máu thần kinh.
– Hạn chế vận động, giảm tinh tế bàn tay.
– Hạn chế sấp ngữa cẳng tay.
– Hội chứng chèn ép khoang cấp, Hội chứng Volkmann.
– Liền xương lệch, chậm liền, khớp giả, viêm xương.
5. Phẫu thuật kết hợp xương.
Kết hợp xương là kỹ thuật sử dụng các phương tiện (nẹp vít, đinh…) để kết hợp hai đầu xương gãy với nhau sau khi đã được nắn chỉnh về tư thế giải phẫu. Phẫu thuật kết hợp xương là phương pháp điều trị gãy xương đang được áp dụng phổ biến hiện nay vì có hiệu quả cao, ít biến chứng giúp bệnh nhân tập vận động phục hồi chức năng sớm, thúc đẩy xương liền nhanh và người bệnh sớm quay trở lại hoạt động sinh hoạt bình thường.
– Áp dụng: Với hầu hết các trường hợp gãy di lệch nhiều, gãy hở.
– Phương tiện được sử dụng để kết hợp xương là: Nẹp vít hoặc đinh nội tủy.

Hình ảnh 3: KHX bằng định nội tủy và nẹp vít
– Việc cần thiết phải thực hiện phẫu thuật:
Xương gãy không được phục hồi đúng cấu trúc giải phẫu, gây đau, giảm chức năng vận động. Cần phải phẫu thuật để phục hồi giải phẫu chính xác, giảm đau, nhanh phục hồi, giúp người bệnh lấy lại vận động.
5.1 Phẫu thuật KHX cẳng tay được thực hiện như thế nào?
+ Phẫu thuật được tiến hành dưới gây tê đám rối thần kinh cánh tay hoặc gây mê.
+ Bác sĩ sẽ rạch một đường mổ dài khoảng 5-10 cm mặt trước hoặc mặt sau cẳng tay, bộc lộ xương gãy, cố định bằng nẹp vít hoặc đinh.
+ Sau đó vết mổ được đóng lại (có thể được đặt dẫn lưu hoặc không).
5.2 Những nguy cơ chiếm tỷ lệ thấp có thể xảy ra trong và sau phẫu thuật:
– Nguy cơ của thuốc gây tê/ gây mê lên hệ thống tuần hoàn và hô hấp như: dị ứng thuốc, suy hô hấp, rối loạn nhịp tim… Có thể xử trí được bằng cấp cứu với từng trường hợp cụ thể.
– Nguy cơ do phẫu thuật:
+ Chảy máu
+ Nhiễm trùng
+ Cal lệch, chậm lành, không lành, khớp giả
+ Tổn thương mạch máu, thần kinh.
5.3 Thời gian điều trị phẫu thuật KHX cẳng tay bao lâu?
– Bệnh nhân được nhập viện và thực hiện phẫu thuật ngay trong ngày (nếu tình trạng bệnh ổn định).
– Thời gian phẫu thuật mất khoảng 1-2 giờ, sau phẫu thuật bệnh nhân sẽ nằm hậu phẫu khoảng 2 giờ, sau khi tình trạng BN ổn định sẽ được chuyển về lại khoa để theo dõi và điều trị tiếp.
– Sau phẫu thuật bệnh nhân cần nằm lại điều trị thuốc, chăm sóc vết thương và theo dõi thêm 7 ngày sẽ được xuất viện (nếu tình trạng ổn định).
6. Những điều bệnh nhân cần biết trước – trong phẫu thuật và sau khi ra viện.
6.1. Những điều bệnh nhân cần biết trước phẫu thuật
6.1.1. Cung cấp thông tin cho nhân viên y tế
– Cung cấp thẻ BHYT/BHCC nếu có để đảm bảo quyền lợi trong quá trình điều trị.
– Cung cấp tiền sử dị ứng thuốc, thức ăn, nước uống.
– Cung cấp tiền sử bệnh đang mắc phải như: Tim mạch, tăng huyết áp, tiểu đường, hen suyễn, viêm dạ dày, viêm đường hô hấp (ho, đau họng, chảy mũi).
– Cung cấp thông tin thuốc đang sử dụng: Thuốc chống đông, thuốc chống dị ứng, hen suyễn…
– Nếu bệnh nhân là nữ cần cung cấp thông tin về vấn đề kinh nguyệt, nghi ngờ mang thai.
6.1.2. Những điều bệnh nhân cần thực hiện trước mổ để đảm bảo an toàn cho cuộc mổ.
– Có người nhà chăm sóc trong quá trình nằm viện.
– Trong thời gian điều trị, nếu muốn sử dụng các lọai thuốc, thực phẩm chức năng ngoài y lệnh cần phải xin ý kiến của bác sỹ.
– Phải làm đầy đủ các xét nghiệm trước mổ như: Công thức máu, chức năng đông máu, chức năng gan, chức năng thận, HIV, viêm gan B, chụp phim phổi, điện tâm đồ, siêu âm tim.
– Phải nhịn ăn uống hoàn toàn trước mổ (kể cả uống nước, sữa, café, kẹo cao su) ít nhất 6h, để tránh biến chứng trào ngược thức ăn gây sặc, ảnh hưởng đến tính mạng trong quá trình mổ. Nếu đã lỡ ăn uống thì phải báo lại nhân viên y tế.
– Cởi bỏ tư trang cá nhân, răng giả, kính áp tròng, lông mi giả (nếu có) giao cho người nhà giữ hoặc nếu không có người nhà có thể ký gửi tại phòng hành chính khoa.
– Cắt ngắn và tẩy sạch sơn móng tay chân (nếu có), búi tóc gọn gàng đối với nữ, cạo râu sạch sẽ đối với nam.
– Đi tiểu trước khi chuyển mổ.
– Không xóa ký hiệu đánh dấu vị trí vết mổ.
– Theo dõi tình trạng chi gãy nếu có các biểu hiện sau cần báo nhân viên y tế ngay: Chi căng tức, tê bì, cảm giác kiến bò ở đầu ngón. Tăng cảm giác đau ngoài da. Đầu chi tím và lạnh hơn bình thường, mạch quay yếu hoặc mất mạch. Liệt vận động và mất cảm giác
6.1.3. Những vấn đề nhân viên y tế sẽ làm cho bệnh nhân trước mổ
– Bệnh nhân hoặc người nhà >18 tuổi (gồm ba/mẹ/vợ/chồng) cần phải ký cam kết trước mổ.
– Truyền dịch nuôi dưỡng giúp bệnh nhân đỡ đói và khát trong thời gian nhịn ăn chờ mổ.
– Tiêm kháng sinh dự phòng nhiễm trùng vết mổ.
– Được nhân viên y tế vận chuyển xuống phòng mổ bằng xe lăn.
6.2. Những điều cần lưu ý trong thời gian nằm viện điều trị sau mổ
6.2.1. Những biểu hiện bình thường diễn ra sau mổ
– Đau, sưng nề, bầm tím tại vùng mổ: Những ngày đầu vùng chi mổ sẽ sưng nề, bầm tím và đau tại vết mổ nhiều hơn, sau đó sẽ giảm dần ở những ngày sau.
– Những ngày đầu sau mổ vết mổ sẽ có ít dịch và máu thấm băng sau đó giảm dần và khô.
– Ngày đầu còn tác dụng của thuốc mê/ tê nên người bệnh sẽ có cảm giác tê chi phẫu thuật kèm cảm giác hơi chóng mặt và buồn nôn. Tình trạng này sẽ giảm sau 24h.
6.2.2. Các biến chứng cần theo dõi và báo nhân viên y tế
– Đau nhiều vết mổ quá sức chịu đựng.
– Vết thương có máu tươi ướt đẫm toàn bộ băng.
– Dấu hiệu chèn ép khoang tại chi phẫu thuật như: Chi căng tức, tê bì, cảm giác kiến bò ở đầu ngón. Tăng cảm giác đau ngoài da. Đầu chi tím và lạnh hơn bình thường, mạch quay yếu hoặc mất mạch. Liệt vận động và mất cảm giác.
– Sốt.
– Biểu hiện dị ứng nổi mẩn ngứa, mề đay, tức ngực, khó thở, chóng mặt, nôn… sau sử dụng thuốc.
6.2.3. Chế độ ăn
– Sau mổ, nếu không nôn, không buồn nôn, bệnh nhân có thể ăn cháo, sữa, yến.
– Ngày thứ 2 sau mổ có thể ăn uống bình thường, tăng cường các thức ăn giàu canxi như: Tôm, cua, sữa, trứng…bổ sung thêm rau-củ-quả, sinh tố cam chanh.
– Chế độ ăn tránh các chất kích thích như: Tiêu, cay, ớt, rượu, bia, không hút thuốc lá vì làm chậm lành vết mổ và hạn chế công dụng của thuốc điều trị.
6.2.4. Chế độ vận động.
– Ngay sau mổ bệnh nhân có thể ngồi dậy, đi lại nhẹ nhàng, cử động nhẹ nhàng bên chi mổ: Co duỗi các khớp khủy tay, cổ tay, ngón tay để tuần hoàn tại chi mổ được lưu thông tốt.
– Mang đeo tay vải thường xuyên (Trừ những lúc nằm nghỉ ngơi)
– Tránh vận động mạnh, cầm xách các vật nặng bằng tay phẫu thuật.
6.2.5. Chế độ sinh hoạt
– Mặc quần áo bệnh viện và thay hằng ngày để đảm bảo vệ sinh tránh nhiễm trùng vết mổ.
– Cần vệ sinh thân thể bằng khăn ấm, nếu tắm thì cần phải chú ý tránh để nước vào vết thương dễ gây nhiễm trùng.
6.2.6. Chăm sóc vết thương
– Vết thương sẽ được thay băng 1 lần/ ngày hoặc nhiều hơn nếu dịch thấm băng lượng nhiều.
– Giữ vết thương khô, sạch. Nếu vết thương bị ướt cần phải thay lại ngay.
– Vết mổ sẽ được cắt chỉ sau 7-10 ngày kể từ ngày mổ hoặc theo lời dặn dò của bác sỹ
6.3. Những điều cần biết sau khi ra viện
– Uống thuốc đúng hướng dẫn theo toa ra viện. Nếu trong quá trình uống thuốc có những triệu chứng bất thường như: Ngứa, buồn nôn, chóng mặt, tức ngực, khó thở… cần tới bệnh viện để được khám và xử trí.
– Cách chăm sóc vết mổ:
+ Nên thay băng ngày 1 lần tại bệnh viện hoặc có thể đăng ký dịch vụ thay băng tại nhà của bệnh viện Gia Đình để được điều dưỡng và bác sỹ theo dõi tình trạng vết thương. Hoặc thay băng tại cơ sở y tế địa phương nếu bệnh nhân ở xa bệnh viện.
+ Phải giữ vết mổ sạch và khô, nếu bị ướt phải thay băng ngay.
+ Vết mổ sẽ được cắt chỉ sau 7-10 ngày kể từ ngày phẫu thuật hoặc theo lời dặn dò của Bác sỹ.
– Chế độ dinh dưỡng:
+ Ăn uống bình thường. Tăng cường các thức ăn nhiều canxi như: tôm, cua, hải sản, sữa. Bổ sung nhiều rau củ qủa, nước cam – chanh.
+ Tránh các chất kích thích như thức ăn quá cay nóng, rượu, bia, thuốc lá (vì các thực phẩm này làm chậm lành vết thương và giảm tác dụng của thuốc điều trị).
– Chế độ sinh hoạt và tập luyện:
+ Có thể tắm nhưng cần phải chú ý tránh để nước vào vết thương dễ gây nhiễm trùng.
+ Tiếp tục mang đeo tay vải tại nhà cho tới khi vết thương lành tốt và cắt chỉ.
+ Tránh mang xách vật nặng (chi bên mổ) trong vòng 1 tháng sau mổ.
+ Tập phục hồi chức năng để phòng ngừa cứng khớp và teo cơ theo hướng dẫn: Tập vận động khớp vai (dạng, khép), co duỗi khớp khuỷu theo mức độ tăng dần, khớp cổ bàn ngón tay (xoay khớp cổ tay co duỗi các ngón tay)
– Tái khám theo lịch hẹn hoặc tái khám ngay khi có các triệu chứng bất thường như: Đau nhiều tại nơi mổ, vết mổ sưng, nóng, đỏ, chảy dịch mủ…
– Tái khám rút đinh sau 06 tháng (đối với trẻ em), tháo nẹp sau 1 năm (người lớn).