1. Thủng dạ dày và thủng ruột non là gì?
– Thủng đường tiêu hóa là hiện tượng thành ống tiêu hóa (thực quản, dạ dày tá tràng, ruột non, đại tràng) bị thủng khiến cho các chất lỏng chứa bên trong chảy ra ngoài.
– Dạ dày – tá tràng, ruột non là những vị trí dễ thủng và chiếm tỷ lệ 26%.
– Bị thủng ở một điểm nào đấy trên đường tiêu hóa là rất nghiêm trọng và cần được cấp cứu ngoại khoa kịp thời.
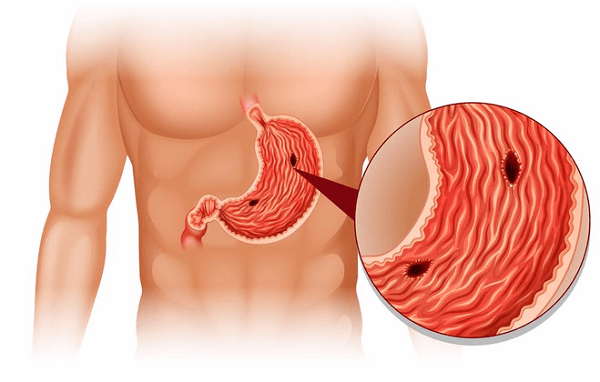
Thủng dạ dày có thể gây nguy hiểm đến tính mạng con người
2. Các nguyên nhân nào gây thủng dạ dày – tá tràng, ruột non?
– Chấn thương: Dao đâm.
– Tai biến do nội soi dạ dày tá tràng.
– Viêm loét dạ dày mạn tính sẽ nguy hiểm hơn và có thể gây biến chứng thủng dạ dày đối với các nhóm người như:
+ Người thường xuyên hút thuốc.
+ Thường xuyên sử dụng thuốc chống viêm.
+ Có tiền sử viêm loét dạ dày.
+ Trên 50 tuổi.
+ Sử dụng các chất kích thích như rượu, bia…
+ Người thiếu máu.
Có rất nhiều nguyên nhân gây nên thủng dạ dày – tá tràng
3. Triệu chứng của thủng dạ dày – ruột non biểu hiện như thế nào?
● Khi bị thủng dạ dày – ruột non người bệnh sẽ có những triệu chứng sau:
– Đau bụng đột ngột dữ dội như dao đâm tập trung nhiều ở thượng vị.
– Bụng co cứng như gỗ.
– Phản ứng thành bụng (+).
– Bệnh nhân nôn khan, sau nôn vẫn không giảm đau, bí trung đại tiện.
● Xét nghiệm cận lâm sàng có giá trị chẩn đoán:
– X-quang bụng đứng: Liềm hơi dưới cơ hoành.
– Siêu âm bụng: Hơi và dịch tự do ổ phúc mạc.
4. Có thể xảy ra biến chứng gì nếu không điều trị ?
– Viêm phúc mạc toàn thể.
– Sốc do nhiễm trùng nhiễm độc.
– Tử vong.
5. Có những phương pháp điều trị nào? Chỉ định và chống chỉ định?
Thủng dạ dày có thể điều trị bằng cách Cấp cứu khâu lỗ thủng dạ dày. Khâu lỗ thủng dạ dày hành tá tràng là kỹ thuật thường gặp được thực hiện trong cấp cứu với mục đích làm kín và liền lỗ thủng đồng thời lau rửa sạch ổ bụng. Khâu lỗ thủng có thể thực hiện đơn thuần hoặc kèm theo các kỹ thuật phối hợp: tạo hình môn vị, cắt thần kinh X, nối vị tràng… Khâu lỗ thủng có thể thực hiện bằng mở bụng thông thường hoặc qua nội soi ổ bụng.
5.1. Chỉ định
– Lỗ thủng lành tính, bờ mềm mại, không gây hẹp đường xuống tá tràng.
– Lỗ thủng do vật sắc nhọn từ ngoài vào hoặc từ trong ra.
5.2. Chống chỉ định
– Lỗ thủng do ung thư, hoại tử, bờ ổ loét tổ chức mủn nát.
– Lỗ thủng to do ổ loét xơ chai làm hẹp đường xuống tá tràng.
6. Những nguy cơ nào trong và sau phẫu thuật, cách xử trí là gì?
– Những tai biến chung khi tiến hành gây mê nội khí quản như loạn nhịp tim, suy hô hấp. Những nguy cơ này sẽ xử trí cấp cứu được với từng trường hợp cụ thể.
– Tai biến do phẫu thuật:
+ Chảy máu sau mổ: Chảy máu trong ổ bụng và chảy máu tiêu hóa.
+ Xì bục đường khâu.
+ Áp xe tồn dư sau mổ.
+ Hẹp đường xuống tá tràng.
7. Thời gian phẫu thuật khâu lỗ thủng dạ dày- ruột non là bao lâu?
– Phẫu thuật cấp cứu được thực hiện ngay sau khi đã có đầy đủ xét nghiệm tiền phẫu.
– Thời gian thực hiện phẫu thuật diễn ra khoảng 1 – 2 giờ, sau đó bệnh nhân phải nằm hồi sức sau mổ không quá 4 giờ.
– Sau phẫu thuật, bệnh nhân nằm điều trị thêm 3 – 5 ngày hoặc tùy vào chỉ định của bác sỹ.
8. Những điều gì cần biết trước phẫu thuật?
8.1. Bệnh nhân cung cấp thông tin cho nhân viên y tế
– Cần cung cấp thẻ BHYT/ BHCC nếu có để đảm bảo quyền lợi trong quá trình điều trị.
– Cần cung cấp tiền sử dị ứng với thuốc, thức ăn, nước uống
– Cần cần cung cấp tiền sử các bệnh lý đang mắc phải như: huyết áp, tiểu đường, tim mạch, hen suyễn, viêm dạ dày, viêm đường hô hấp (ho, đau họng, chảy mũi).
– Cần cung cấp thông tin thuốc đang sử dụng như thuốc chống đông, thuốc chống dị ứng, hen suyễn …
– Nếu bệnh nhân là nữ cần cung cấp thông tin về vấn đề kinh nguyệt hoặc nếu nghi ngờ mang thai.
8.2. Những điều bệnh nhân cần thực hiện trước mổ để đảm bảo an toàn cho cuộc mổ
– Phải làm đầy đủ các xét nghiệm trước mổ như: Công thức máu, chức năng đông máu, chức năng gan, chức năng thận, HIV, viêm gan B, chụp phim phổi, điện tâm đồ, siêu âm tim.
– Phải nhịn ăn uống hoàn toàn trước mổ (kể cả uống nước, sữa, caffe, kẹo cao su) trong thời gian chờ kết quả xét nghiệm tiền phẫu chuyển mổ cấp cứu, để tránh biến chứng trào ngược thức ăn gây sặc ảnh hưởng đến tính mạng trong quá trình mổ. Nếu đã lỡ ăn uống thì phải báo lại nhân viên y tế.
– Phải cởi bỏ tư trang cá nhân, răng giả, kính áp tròng, lông mi giả (nếu có) giao cho người nhà giữ hoặc nếu không có người nhà có thể ký gửi tại phòng hành chính khoa.
– Cần cắt ngắn và tẩy sạch sơn móng tay chân (nếu có), búi tóc gọn gàng đối với nữ, cạo râu sạch sẽ đối với nam.
– Tắm rửa toàn thân sạch sẽ và khi tắm không xóa ký hiệu đánh dấu vị trí vết mổ.
– Cần đi tiểu trước khi chuyển mổ.
– Trong thời gian điều trị, nếu muốn sử dụng các loại thuốc, thực phẩm chức năng ngoài chỉ định cần phải xin ý kiến của bác sỹ.
8.3. Những vấn đề nhân viên y tế sẽ thực hiện cho bệnh nhân trước mổ
– Người nhà trên 18 tuổi (gồm ba/ mẹ/ vợ/ chồng) cần phải ký cam kết trước mổ.
– Bệnh nhân sẽ được truyền dịch nuôi dưỡng giúp đỡ đói và khát trong thời gian nhịn ăn chờ mổ.
– Bệnh nhân sẽ được tiêm kháng sinh dự phòng nhiễm trùng vết mổ.
– Bệnh nhân sẽ được đặt sonde dạ dày, hút dịch dạ dày giúp hạn chế dịch dạ dày chảy vào khoang phúc mạc và chống chướng bụng, giúp cho bệnh nhân dễ thở hơn.
– Bệnh nhân sẽ được nhân viên y tế chuyển xuống phòng mổ bằng xe lăn.
9. Những điều gì cần lưu ý trong thời gian nằm viện điều trị sau mổ?
9.1. Những biểu hiện bình thường diễn ra sau mổ
– Đau vết mổ hoặc căng tức vùng vết mổ khi gồng bụng hoặc khi căng cơ, tình trạng này sẽ giảm dần.
– Những ngày đầu sau mổ vết mổ sẽ có ít dịch và máu thấm băng, sau đó giảm dần và khô.
– Cảm giác chướng bụng, sau đó tình trạng chướng bụng sẽ giảm dần.
– Sonde dạ dày được giữ đến khi bệnh nhân có nhu động ruột trở lại (xì hơi), thời gian đặt ống sonde ít nhất 48 giờ. Bệnh nhân sẽ cảm thấy vướng và khó chịu khi có sonde dạ dày nhưng để đảm bảo cho việc theo dõi tình trạng sau mổ thì bệnh nhân cần chịu khó hợp tác.
– Cảm giác hơi chóng mặt, buồn nôn do còn tác dụng của thuốc mê. Tình trạng này sẽ giảm dần 24 giờ sau mổ.
9.2. Các biến chứng cần theo dõi và báo nhân viên y tế
– Đau vết mổ quá sức chịu đựng.
– Vết thương có máu tươi ướt đẫm toàn bộ băng, hoặc có máu đỏ tươi ra sonde dạ dày, hoặc nôn ra máu đỏ tươi.
– Biểu hiện sưng, đau tại vị trí vết mổ, kèm theo sốt.
– Cảm giác mệt, choáng.
– Ống dẫn lưu vết mổ và sonde dạ dày ra dịch bất thường hoặc chảy máu đỏ tươi ở trong ống.
– Sonde tiểu bị tụt ra ngoài hoặc bị nghẹt (nếu sau mổ có đặt).
– Sonde dạ dày bị tuột ra ngoài.
9.3. Chế độ ăn uống
– Sau phẫu thuật khi bệnh nhân sẽ được nuôi dưỡng qua đường tĩnh mạch khi chưa có nhu động ruột (xì hơi).
– Khi bệnh nhân đã có nhu động ruột (xì hơi) bác sỹ sẽ cho chỉ định ăn uống: Uống nước đường, hoặc uống sữa từng ít một và theo dõi tình trạng bụng. Nếu không chướng bụng, đau bụng bệnh nhân sẽ được ăn cháo loãng với số lượng ít và chia làm nhiều lần trong ngày (ăn từ lỏng sang đặc). Thức ăn nước uống phải hợp vệ sinh, đảm bảo ăn chín, uống sôi.
– Chế độ ăn cần tránh các chất kích thích như: Tiêu, đồ cay, ớt, rượu, bia, không hút thuốc lá vì làm chậm lành vết mổ và hạn chế tác dụng của thuốc điều trị. Ngoài ra còn phải hạn chế thức uống có gas.
– Giai đoạn hồi phục bệnh nhân nên ăn bổ sung thêm các thực phẩm ví dụ như sữa, trứng, thịt, cá, đậu đỗ, sữa chua, pho mai, trái cây (cam, bưởi, chanh, dâu tây, kiwi, rau xanh, cà rốt, đu đủ, bí đỏ, khoai lang…) để tránh táo bón, giúp nhanh lành vết mổ, tăng sức đề kháng.
9.4. Chế độ vận động
– Ngày đầu sau mổ: Nằm nghỉ, vận động xoay trở nhẹ nhàng tại giường, nên tập vận động sớm trong vòng 24 giờ sau mổ.
– Bệnh nhân có thể nằm nghiêng về bên có ống dẫn lưu để dịch được thoát ra dễ dàng, tránh gập tắc ống dẫn lưu gây ứ dịch trong ổ bụng sẽ gây nhiều biến chứng.
– Sau 24 giờ nếu sức khỏe ổn hơn, bệnh nhân cần đi lại nhẹ nhàng trong phòng bệnh hoặc có thể sớm hơn khi không đau vết thương, không chóng mặt, buồn nôn.
9.5. Chế độ sinh hoạt
– Bệnh nhân cần mặc quần áo bệnh viện và thay hằng ngày để đảm bảo vệ sinh tránh nhiễm trùng vết mổ.
– Bệnh nhân cần vệ sinh thân thể bằng khăn ấm, không nên tắm vì sẽ tăng nguy cơ nhiễm trùng vết thương nếu nước dính vào vết thương.
– Khi đi lại hoặc nằm túi nước tiểu và túi dẫn lưu vết mổ phải để thấp hơn vị trí chân ống dẫn lưu khoảng 30cm.
– Không tự ý rút ống sonde tiểu, sonde dạ dày và ống dẫn lưu vết mổ khi chưa có chỉ định của bác sỹ.
– Không được để gập ống thông tiểu, thông dạ dày và dẫn lưu vết mổ.
9.6. Chăm sóc vết thương
– Vết mổ sẽ được thay băng 1 lần/ ngày hoặc có thể thay khi dịch thấm băng nhiều hoặc vết thương bị ướt.
– Vết thương sẽ được cắt chỉ sau 7 – 10 ngày kể từ ngày mổ. Dẫn lưu vết mổ sẽ được rút khi có chỉ định của bác sỹ.
10. Những điều gì cần biết sau khi ra viện?
– Cần uống thuốc đúng hướng dẫn theo toa ra viện. Nếu trong quá trình uống thuốc có những triệu chứng bất thường như: Ngứa, buồn nôn, chóng mặt, tức ngực, khó thở… cần tới bệnh viện để được khám và xử trí.
– Cách chăm sóc vết mổ:
+ Nên thay băng ngày 1 lần tại bệnh viện, có thể đăng ký dịch vụ thay băng tại nhà của Bệnh viện Gia Đình để được điều dưỡng và bác sỹ theo dõi tình trạng vết thương hoặc thay băng tại cơ sở y tế địa phương.
+ Phải giữ vết mổ sạch và khô, nếu bị ướt phải thay băng ngay.
+ Vết mổ sẽ được cắt chỉ sau 7 – 10 ngày kể từ ngày phẫu thuật.
– Chế độ dinh dưỡng:
+ Uống nhiều nước (2.5 lít/ ngày), bổ sung thêm nước cam, chanh.
+ Ăn uống bình thường, ăn thức ăn mềm, dễ tiêu, tăng cường dinh dưỡng và ăn rau, củ, quả (rau mồng tơi, rau đay, rau lang, khoai lang, chuối, đu đủ…) để tránh tình trạng táo bón, khi ăn phải nhai kỹ.
+ Tránh thức ăn thô, cứng, các chất kích thích như chua, cay, bia, rượu, thuốc lá, cafe, thức uống có gas … (vì các thực phẩm này làm chậm lành vết thương).
– Chế độ sinh hoạt và tập luyện:
+ Bệnh nhân cần lau người bằng nước ấm, có thể tắm rửa sau khi vết mổ liền tốt và đã cắt chỉ. Sau mỗi lần tắm phải thay băng vết mổ ngay.
+ Tránh lao động nặng trong vòng 1 tháng sau mổ.
+ Tăng cường tập luyện thể dục nhẹ nhàng phù hợp với thể lực 1 tháng sau mổ.
– Tái khám sau khi uống hết thuốc hoặc mỗi tháng 1 lần kể từ khi ra viện để kiểm tra tình trạng bệnh.
– Phải khám ngay khi có các triệu chứng bất thường như:
+ Vết mổ đau nhiều, sưng đỏ, có dịch mủ chảy ra
+ Đau bụng dữ dội, nôn, nôn ra máu…