1. Võng mạc và bệnh lý võng mạc đái tháo đường là gì?
– Võng mạc là các lớp sợi thần kinh của mắt, có vai trò tiếp nhận ánh sáng, hình ảnh mắt thu nhận được đến não, và và ngược lại truyền hình ảnh mà não phân tích được đến mắt. Trong võng mạc hoàng điểm là quan trọng nhất cho hình ảnh tinh tế nhất.
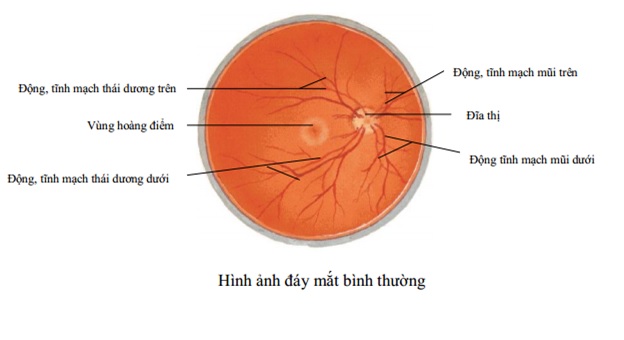
– Bệnh võng mạc đái tháo đường (VMĐTĐ) là bệnh lý tại võng mạc gây ra do đái tháo đường.
– VMĐTĐ xảy ra hầu hết ở các trường hợp đái tháo đường tiến triển sau 10-15 năm.
– Bệnh VMĐTĐ là nguyên nhân gây mù lòa thường gặp nhất trong độ tuổi từ 20-65 tuổi.
2. Cơ chế bệnh sinh của bệnh võng mạc đái tháo đường
– Bệnh sinh của VMĐTĐ là một bệnh lý vi mạch máu do sự tắc nghẽn vi mạch máu và xuất huyết gây ảnh hưởng đến các tiểu động mạch võng mạc trước mao mạch, mao mạch, và các tiểu tĩnh mạch.
– Tổn thương thành mạch võng mạc biểu hiện bằng mất tế bào nội mạch, màng đáy dày lên, các vi phình mạch, thành mạch bị xơ hóa, rối loạn chức năng, tắc mạch gây giảm khả năng tưới máu, thiếu oxy tổ chức, thành mạch có thể vỡ gây xuất huyết, tính thấm thành mạch tăng gây xuất tiết.
– Những tắc mạch gây thiếu máu, kích thích tăng sinh các mạch máu mới còn gọi là tân mạch. Các mạch máu mới này rất yếu, dễ dàng vỡ bất cứ lúc nào, gây xuất huyết võng mạc giảm thị lực.
3. Phân loại bệnh võng mạc đái tháo đường
Tổ chức ETDRS (Early Treatment Diabetic Retinopathy Study) chia bệnh VMĐTĐ thành các giai đoạn:
– Bệnh VMĐTĐ giai đoạn nền (BDR):
+ Vi phình mạch có thể quan sát trên lâm sàng đầu tiên, xuất huyết trong võng mạc, xuất tiết cứng, phù võng mạc.
+ BDR không cần điều trị laser, tái khám hằng năm và điều chỉnh các yếu tố nguy cơ như cao huyết áp, thiếu máu, suy thận.
– Bệnh lý hoàng điểm (HĐ) ĐTĐ: phù, xuất tiết cứng hố trung tâm, là nguyên nhân chính gây ra giảm thị lực ở bệnh nhân tiểu đường. Bệnh được phân loại thành:
+ Bệnh lý HĐ khu trú: vùng rò rỉ giới hạn rõ kèm xuất tiết cứng.
+ Bệnh lý HĐ lan tỏa: phù HĐ dạng nang.
+ Bệnh lý HĐ thiếu máu cục bộ giảm thị lực kèm biểu hiện tương đối bình thường của HĐ mặc dù có xuất huyết, xuất tiết nơi khác. Xác định trên chụp mạch huỳnh quang
+ Bệnh lý HĐ hỗn hợp phù HĐ lan tỏa, thiếu máu cục bộ.
– Bệnh VMĐTĐ tiền tăng sinh (PPDR): tất cả các sang thương gây thiếu máu cục bộ võng mạc, biến đổi tiểu tĩnh mạch dưới dạng chuỗi hạt, các tiểu động mạch thu hẹp và tắc nghẽn, nốt dạng bông, xuất huyết dạng vết, những bất thường vi mạch.
+ Bệnh VMĐTĐ tăng sinh.
+ Bệnh VMĐTĐ tiến triển nặng.
-Bệnh VMĐTĐ tăng sinh (PDR): tân mạch đĩa thị (NVD), tân mạch nơi khác (NVE), xơ hóa, nguy cơ bong võng mạc do co rút.

Bệnh nhân ĐTĐ nên thường xuyên đi kiểm tra mắt định kỳ để bác sỹ phát hiện sớm bệnh VMĐTĐ ngăn ngừa giảm thị lực
4. Yếu tố nguy cơ
– Thời gian bị bệnh ĐTĐ càng lâu càng có nguy cơ mắc bệnh võng mạc đái tháo đường.
– Glucose máu không ổn định, đặc biệt là chỉ số HbA1C. Nghiên cứu cho thấy khi HbA1C tăng lên 1% sẽ làm nguy cơ bệnh VMĐTĐ tăng lên 18%.
– Tăng huyết áp.
– Tăng cholesterol máu.
– Có thai.
– Hút thuốc lá.
5. Triệu chứng thường gặp của bệnh VMĐTĐ là gì?
Ở giai đoạn đầu bệnh nhân có thể không cảm thấy gì bất thường. Khi bệnh tiến triển hơn có thể gặp:
– Cảm giác có đốm đen ( cảm thấy như ruồi bay), hoặc các sợi màu đen ở trước mắt.
– Nhìn mờ.
– Hình ảnh dao động.
– Thấy những vùng đen hoặc vùng trống trong cảnh vật.
– Mất cảm nhận màu sắc.
– Mù lòa
Bệnh nhân bị ĐTĐ nên thường xuyên đi kiểm tra mắt định kỳ để bác sỹ phát hiện sớm bệnh VMĐTĐ điều trị ngăn ngừa sự giảm thị lực.
6. Khi nào bệnh võng mạc ĐTĐ có thể gây mù hoặc giảm thị lực?
– Tình trạng phù hoàng điểm.
– Xuất huyết trong thể kính: nếu xuất huyết ít, bệnh nhân có thể thấy đốm đen trước mắt, nếu xuất huyết nhiều có thể gây mù cấp tính. Tuy nhiên, máu có thể sẽ tan sau vài tuần hoặc vài tháng, bệnh nhân có thể nhìn lại được.
– Bong võng mạc, bong hoàn toàn sẽ gây mù vĩnh viễn.
– Tăng nhãn áp: có thể gây mù nếu không điều trị kịp thời.
7. Điều trị bệnh võng mạc đái tháo đường như thế nào?
– Bệnh nhân cần tái khám định kỳ phát hiện sớm các tổn thương ở đáy mắt để xử trí kịp thời và ngăn ngừa tiến triển của bệnh.
– Các phương pháp điều trị phụ thuộc vào giai đoạn bệnh:
+ Theo dõi.
+ Laser quang đông võng mạc.
+ Têm nội nhãn thuốc ức chế tăng sinh mạch máu (anti-VEGF) hoặc Corticoid chống phù hoàng điểm.
+ Phẫu thuật
* Điều trị laser quang đông võng mạc:
– Các kỹ thuật laser quang đông được lựa chọn tùy theo mức độ tổn thương:
+ Quang đông ổ (focal laser).
+ Quang đông lưới (grid laser)
+ Quang đông toàn bộ võng mạc (panretinal laser). Độ rộng của quang đông toàn bộ võng mạc tùy thuộc vào độ nặng của bệnh VMĐTĐ tăng sinh.
– Sau laser bệnh nhân có thể có cảm giác chói lóa, thị lực giảm, có dấu hiệu chớp sáng, những triệu chứng này xuất hiện tạm thời và sẽ hết đi theo thời gian.
– Biến chứng có thể xảy ra khi thực hiện thủ thuật: tổn thương hoàng điểm (phù hoàng điểm, sẹo vùng hố trung tâm,…), xuất huyết hắc mạc, ám điểm, xuất huyết dịch kính.
– Bệnh nhân sau thực hiện cần phải được tái khám định kỳ.
– Thời gian kiểm tra lần đầu trong khoảng 4-8 tuần sau khi thực hiện, sau đó tùy tình trạng bệnh nhân sẽ được bác sỹ theo dõi và hẹn lịch tái khám.
9. Làm gì để ngăn ngừa bệnh võng mạc đái tháo đường
Bệnh võng mạc đái tháo đường có thể kiểm soát được nếu người bệnh tuân thủ theo phác đồ điều trị của bác sỹ, theo dõi đường máu và duy lối sống lành mạnh.
9.1. Theo dõi đường máu

– Chỉ số đường máu tăng cao sẽ gây ra các bệnh về mắt nên người bệnh phải thường xuyên kiểm tra đường máu, kiểm soát đường máu, giảm ảnh hưởng của bệnh đái tháo đường tới mắt và các cơ quan khác trong cơ thể.
– Kiểm tra đường máu bằng hai cách:
+ Tái khám định kỳ tại bệnh viện.
+ Thử đường máu tại nhà bằng máy thử đường máu.
– Theo dõi, kiểm soát đường máu tại nhà:
+ Đường máu đói: 3,9 – 7,2 mmol/l (70 – 130 mg/dL).
+ Đường máu sau ăn hai giờ: < 10 mmol/L (< 180mg/dL).
9.2. Tái khám định kỳ
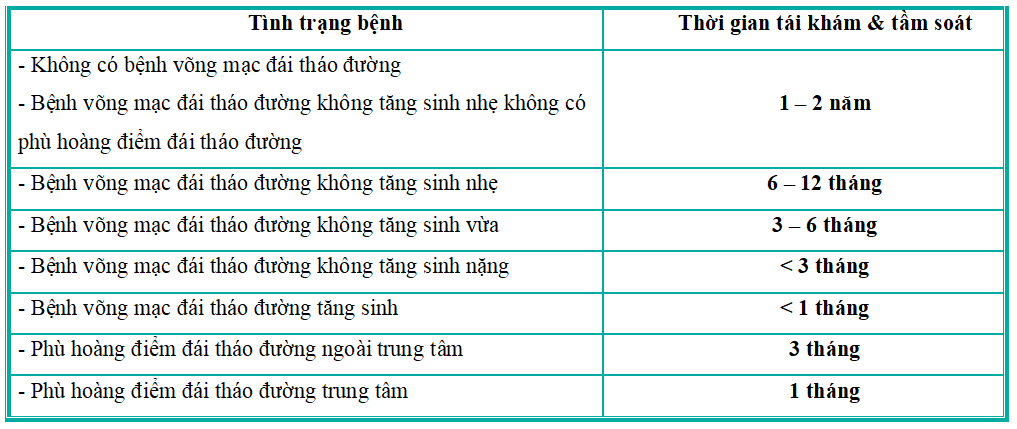
– Ở giai đoạn sớm, bệnh võng mạc ĐTĐ không có triệu chứng do đó các bác sỹ sẽ tầm soát biến chứng này bằng cách:

– Đối với những bệnh nhân đã có biến chứng ở mắt cần được tái khám định kỳ theo lịch hẹn, thời gian thăm khám như sau:
9.3. Quản lý lối sống
9.3.1. Chế độ ăn

Cần cá nhân hóa theo từng đối tượng tùy thuộc vào nghề nghiệp, độ tuổi, BMI, bệnh lý đi kèm và thói quen ăn uống
– Chế độ ăn uống hợp lý, cân bằng, đầy đủ chất dinh dưỡng để giúp kiểm soát lượng đường trong máu, huyết áp và cholesterol.
– Bổ sung các loại thực phẩm giàu lutein, vitamin C, vitamin E, axit béo omega-3, kẽm, chất chống oxy hóa như: cam, cà rốt, ớt chuông dâu tây, sữa chua, sữa tươi không đường, anh đào (cherry) giúp hạn chế tối đa việc mắc các bệnh về mắt như đục thủy tinh thể hay thoái hóa điểm vàng. Ngoài ra, những thực phẩm này còn có lợi cho cơ thể, kích thích tiêu hóa, cải thiện vóc dáng, thúc đẩy tâm trạng.
– Nội mạc mạch máu ở bệnh nhân đái tháo đường rất nhạy cảm với muối so với người bình thường, bữa ăn nhiều muối gây nguy cơ tăng huyết áp ngay cả ở giai đoạn tiền đái tháo đường:
+ Không nên ăn đồ ăn nhanh chứa nhiều muối như mỳ tôm, gà rán, KFC,…
+ Thực phẩm chế biến sẵn chứa nhiều muối: thịt muối, cá muối, giò chả, dưa muối,…
– Hạn chế sử dụng chất béo bão hòa, nên sử dụng các loại dầu thực vật. Ăn chất béo quá nhiều làm tăng nguy cơ xơ vữa động mạch, nặng thêm các tình trạng đề kháng insulin, làm tăng đường huyết gây nghiêm trọng đến biến chứng mắt của bệnh.
– Không nên ăn phủ tạng động vật, bơ và các loại đồ ăn nhanh như xúc xích nướng, khoai tây chiên.
– Hạn chế sử dụng chất kích thích, bia, rượu.
– Từ bỏ thói quen hút thuốc lá.
9.3.2. Chế độ vận động
– Tập luyện thể dục mang lại nhiều lợi ích cho bệnh nhân đái tháo đường, đặc biệt là bệnh nhân bị thừa cân.
– Nên luyện tập khoảng 30 phút/ ngày hoặc 150 phút/ tuần.
– Hạn chế tập các động tác đối kháng (cử tạ, võ, đá bóng, bóng rổ,…) nếu bệnh nhân đã có biến chứng mắt và có bệnh lý tim mạch, tăng huyết áp.
– Nên chọn những môn thể thao không đòi hỏi nhiều thể lực như đi bộ, chạy bộ (chậm), bơi lội, thể dục nhẹ nhàng.
– Cần khởi động kỹ, tối thiểu 15 phút để các hệ cơ-xương-khớp, hệ tuần hoàn và hô hấp có thể thích nghi với nhịp độ vận động.
– Tránh các bài tập yoga uốn cong quá mức, nên luyện tập các bài tập tăng độ dẻo dai, sức bền chắc cơ.
– Đối với những bệnh nhân có bệnh lý VMĐTĐ kèm theo bệnh lý tim mạch thì nên chú ý:
+ Đo huyết áp trước khi tập.
+ Khởi động kĩ 15 phút trước khi tập.
+ Ngưng các hoạt động khi cảm thấy mệt mỏi, khó thở, tức ngực, buồn nôn.
+ Tránh hoạt động thể lực khi thời tiết thay đổi đột ngột.
+ Ngưng hoạt động khi huyết áp cao >180/100 mmHg
9.4. Bảo vệ đôi mắt
– Ngồi trước màn hình vi tính quá lâu sẽ khiến đôi mắt khô và đỏ. Kéo dài sẽ dẫn đến các bệnh về tật khúc xạ.
– Áp dụng quy tắc 20: Sau mỗi 20 phút làm việc trên máy tính, giành 20 giây nghỉ ngơi bằng cách nhìn vào một vật xa khoảng 20 feet tương đương 6 mét.

– Hạn chế tiếp xúc với màn hình điện thoại trước khi đi ngủ.
– Nên nhỏ mắt bằng nước muối sinh lý 0.9% để giữ ẩm và giữ gìn vệ sinh cho đôi mắt.
10. Quy trình khám bệnh võng mạc đái tháo đường được thực hiện như thế nào?
– Tất cả bệnh nhân đái tháo đường tại Trung tâm Nội tiết đái tháo đường Family đều được khám tầm soát để phát hiện sớm bệnh. Với quy trình khám:
Bước 1: Đo thị lực.
Bước 2: Khám tổng quát về mắt: đo nhãn áp, khám mi mắt, kết giác mạc, tiền phòng, mống mắt, thủy tinh thể để đánh giá chung chức năng của mắt.
Bước 3: Tra thuốc giãn đồng tử để khám dịch kính, võng mạc.
Bước 4: Chụp hình màu đáy mắt để nhận định các tổn thương giai đoạn sớm.
Bước 5: Nếu mắt đã xuất hiện các tổn thương, bệnh nhân sẽ được chụp mạch máu huỳnh quang, chụp OCT là những phương pháp cực kỳ hiện đại để phát hiện các tổn thương vi phình mạch, xuất huyết, xuất tiết, thiếu máu, tân mạch, tình trạng phù hoàng điểm, tổn tương thương của võng mạc trung tâm giúp theo dõi diễn tiến của bệnh.





