Lịch sử và phát triển kỹ thuật chọc ối
Chọc ối là phương pháp chẩn đoán trước sinh được sử dụng phổ biến nhất hiện nay. Kỹ thuật này lần đầu tiên được ghi nhận vào năm 1877, khi nước ối được chọc hút xuyên qua thành bụng. Trong những năm đầu tiên, nó chỉ có tác dụng như một ống dẫn lưu, thường được thực hiện trong quý III thai kỳ với mục đích giảm áp lực ở phụ nữ mang thai mắc phải tình trạng đa ối (hydramnios).
Năm 1956, Fuchs và Riis lần đầu tiên báo cáo việc sử dụng nước ối để xác định giới tính thai nhi thông qua thể Barr. Cũng trong năm đó, John Edward (Anh) đề cập đến tiềm năng chẩn đoán các rối loạn di truyền trước sinh. Những tiến bộ này mở đường cho việc quản lý trước sinh các bệnh lý di truyền như Haemophilia A (1960) và loạn dưỡng cơ Duchenne (1964).
Vào những năm 1970, các nghiên cứu phát hiện mối liên quan giữa Trisomy 21 và nồng độ alpha-fetoprotein (AFP) trong nước ối đối với các thai kỳ có khuyết tật ống thần kinh. Nadler và Gerbie đã công bố bài báo quan trọng trên New England Journal of Medicine, đặt nền móng cho chọc ối trong chẩn đoán di truyền. Từ đó, chọc ối trở thành phương pháp tiêu chuẩn để phát hiện các bất thường nhiễm sắc thể, đột biến gen, rối loạn chuyển hóa bẩm sinh và khuyết tật ống thần kinh.
Quy trình thực hiện chọc ối
Chọc ối là thủ thuật xâm lấn, được chỉ định khi xét nghiệm sàng lọc cho thấy nguy cơ bất thường di truyền. Phân tích trước sinh đòi hỏi thu thập tế bào có nhân của thai nhi, có thể thực hiện bằng chọc ối, sinh thiết gai nhau hoặc lấy mẫu máu rốn. Trong đó, chọc ối là phương pháp phổ biến nhất do ít biến chứng hơn các thủ thuật khác.
Thời điểm thích hợp để thực hiện chọc ối là từ tuần 15 đến 20 của thai kỳ, khi lượng nước ối đủ để thu thập tế bào thai nhi mà không gây nguy cơ đáng kể. Nước ối sau khi thu thập có thể được phân tích để đo AFP, acetylcholinesterase hoặc thực hiện các xét nghiệm di truyền chuyên sâu nhằm phát hiện bất thường đơn gen, lệch bội, vi mất/lặp đoạn nhiễm sắc thể và các dị tật cấu trúc thai nhi.
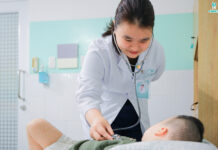
Thủ thuật được thực hiện dưới hướng dẫn siêu âm với kim vô trùng cỡ 20G hoặc 22G. Để giảm nguy cơ lẫn tế bào mẹ, 1-2 mL dịch ối đầu tiên thường được loại bỏ.

Hình 1. Mô tả thủ thuật chọc ối dưới hướng dẫn siêu âm (William, 26e)
Tính an toàn khi thực hiện chọc ối
Nhiều nghiên cứu đã xác nhận tính an toàn của thủ thuật chọc ối cũng như độ chính xác chẩn đoán >99%. Nguy cơ sẩy thai thấp, dưới 1%. Một số biến chứng hiếm gặp bao gồm chảy máu âm đạo thoáng qua hoặc nhiễm trùng màng ối với tỉ lệ dưới 1/1.000 trường hợp.
Ngoài ra, không nên thực hiện chọc ối trước tuần 14 của thai kỳ, do thời điểm nguy cơ sẩy thai và biến chứng cao hơn đáng kể, đồng thời tăng tỷ lệ thất bại trong nuôi cấy nước ối.
Theo dõi sau thực hiện chọc ối
Chọc ối thường được thực hiện ở bệnh nhân ngoại trú, không cần nhập viện. Sau thủ thuật, thai phụ có thể sinh hoạt bình thường nhưng cần tránh vận động mạnh và có thể ra về sau khoảng 30 phút theo dõi tại viện. Những triệu chứng bất thường cần quay lại bệnh viện bao gồm:
- Đau bụng từng cơn
- Sốt cao
- Ra dịch bất thường hoặc chảy máu âm đạo
Sau 1 tuần diễn ra thủ thuật, nếu không có những bất thường nói trên, hầu như việc chọc ối không gây ra biến chứng gì đối với thai phụ.
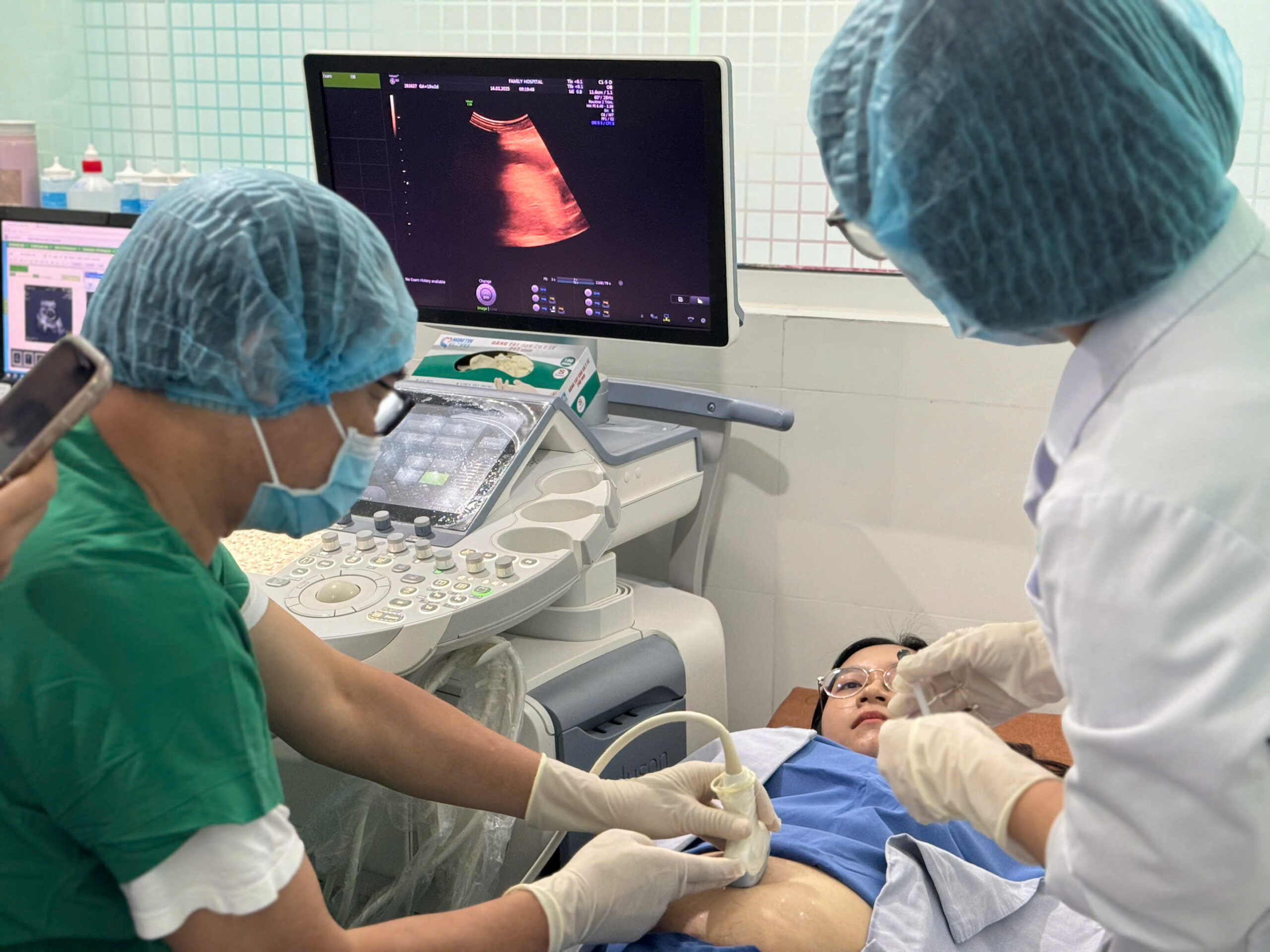
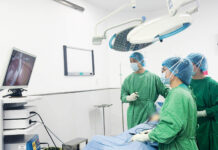
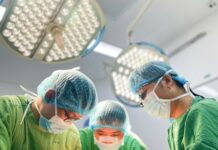
Hình 2. Thủ thuật chọc ối được thực hiện tại Bệnh viện Đa khoa Gia Đình
Yếu tố quan trọng quyết định sự thành công và an toàn của thủ thuật chọc ối chính là lựa chọn cơ sở y tế thực hiện uy tín, chất lượng với đội ngũ bác sĩ giàu kinh nghiệm. Nhằm hỗ trợ cho các sản phụ ở khu vực miền Trung và Tây Nguyên có thể giảm áp lực về khoảng cách cũng như chi phí, bên cạnh nỗi lo tình trạng của em bé, Khoa Phụ Sản – Bệnh viện Đa khoa Gia Đình chính thức triển khai kỹ thuật chọc ối với hệ thống thiết bị hiện đại. Từ đó giúp phát hiện chính xác các vấn đề bất thường của thai nhi, tối ưu hoá việc sàng lọc và chăm sóc trước sinh cho thai phụ.
TÀI LIỆU THAM KHẢO
- Nadler, H.L. & Gerbie, A.B. (1970) Role of amniocentesis in the intra-uterine diagnosis of genetic defects. New England Journal of Medicine, 282,596
- Ratha C. and Khurana A. (2022), Fetal Medicine: Insights for Clinicians, Springer, Singapore.
- Beckmann B. R L.W.F. et al (2018), ” Genetics and Genetic Disorders in Obstetrics and Gynecology”, Beckmann and Ling’s Obstetrics and Gynecology, pp. 209 – 210.
- Cunningham F. G., Leveno K. J., Dashe J. S. et al. (2022), Williams Obstetrics, 26e, McGraw Hill, New York, NY.
ThS.BS. Trần Đức Thịnh, Trưởng Đơn vị phòng khám Sản
Bệnh viện Đa khoa Gia Đình