1. Tổng quan về bệnh thoát vị đĩa đệm
– Thoát vị đĩa đệm là tình trạng nhân nhầy đĩa đệm cột sống thoát ra khỏi vị trí bình thường trong vòng sợi, chèn ép vào ống sống hay các rễ thần kinh sống. Về giải phẫu bệnh có đứt rách vòng sợi, về lâm sàng gây nên hội chứng thắt lưng hông điển hình.
– Bệnh thường diễn tiến chậm, phụ thuộc vào tuổi, mức độ lao động, tình trạng chấn thương và ảnh hưởng lớn tới sức khỏe, sinh hoạt, lao động của người bệnh. Hiện nay ở nước ta chiếm tỷ lệ khá cao, có khoảng 30% dân số mắc bệnh và có xu hướng trẻ hóa, thường gặp ở lứa tuổi 20-55 tuổi.
– Nhiều người phát hiện bệnh muộn và chữa không đúng cách nên bệnh có thể tái phát nhiều lần và ngày càng nặng hơn, dẫn đến mất khả năng vận động. Chính vì vậy mà người bệnh cần nhận biết sớm các triệu chứng thoát vị đĩa đệm để có phương pháp chữa trị sớm và kịp thời, tránh các biến chứng ảnh hưởng đến chức năng vận động làm giảm chất lượng cuộc sống.
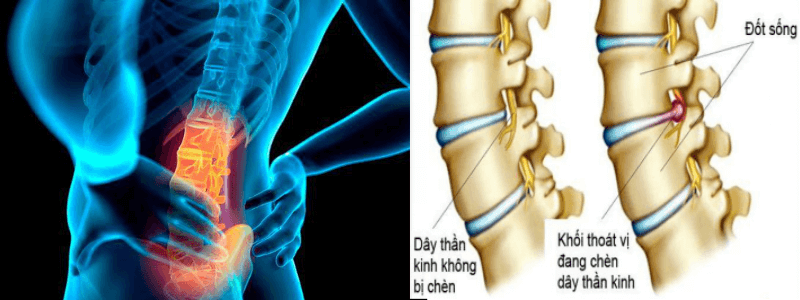
Hình ảnh mô phỏng thoát vị đĩa đệm
2. Nguyên nhân gây bệnh thoát vị đĩa đệm là gì?
Có rất nhiều nguyên nhân chủ quan và khách quan dẫn đến thoát vị đĩa đệm cột sống thắt lưng như:
– Do người bệnh phải lao động nặng nhọc trong thời gian dài.
– Do nâng, nhấc một vật nặng quá đột ngột sai tư thế và gây tác động mạnh đến vòng xơ bao quanh đĩa đệm.
– Do tuổi tác, đĩa đệm cột sống thắt lưng thường sớm bị loạn dưỡng, thoái hóa tổ chức.
– Do người bệnh bị chấn thương, tai nạn…
– Thoái hóa đĩa đệm theo thời gian.
– Quá tải trọng lượng ở phụ nữ mang thai: Làm tăng gánh nặng cho cột sống.
– Yếu tố di truyền: hệ cơ, cấu trúc đĩa đệm và cột sống bị yếu.
* Hoàn cảnh xuất hiện bệnh trên lâm sàng:
– Hoàn cảnh phát bệnh: Thường xuất hiện sau một chấn thương hay gắng sức của cột sống.
– Tiền sử: Thường bị đau thắt lưng tái phát nhiều lần.
3. Triệu chứng gặp phải khi bị thoát vị đĩa đệm là gì?
3.1. Triệu chứng thường gặp
Tùy theo giai đoạn của bệnh và mức độ mà sẽ có triệu chứng khác nhau bao gồm:
– Đau lưng, đau thắt lưng, có cứng cơ vùng lưng.
– Đau, tê lưng lan xuống mông, xuống 1 hoặc 2 chân ở những vùng nhất định theo chi phối rễ thần kinh.
– Đi lại khó khăn, giảm sức cơ, teo cơ.
– Giảm phản xạ.
– Rối loạn đại tiểu tiện, suy giảm sinh dục.
3.2. Tiến triển bệnh
Bệnh thường phát triển theo 2 giai đoạn:
– Giai đoạn đau cấp: Là giai đoạn đau lưng cấp xuất hiện sau một chấn thương hay gắng sức. Về sau mỗi khi có những gắng sức tương tự thì đau lại tái phát. Trong giai đoạn này có thể có những biến đổi của vòng sợi lồi ra sau, hoặc toàn bộ đĩa đệm lồi ra sau mà vòng sợi không bị tổn thương.
– Giai đoạn chèn ép rễ: Đã có những biểu hiện của kích thích hay chèn ép rễ thần kinh, xuất hiện các triệu chứng của hội chứng rễ: đau lan xuống chân, đau tăng khi đứng, đi, hắt hơi, rặn… nằm nghỉ thì đỡ đau. Ở giai đoạn này vòng sợi đã bị đứt, một phần hay toàn bộ nhân nhầy bị tụt ra phía sau (thoát vị sau hoặc sau bên), nhân nhầy chuyển dịch gây ra chèn ép rễ. Bên cạnh đó, những thay đổi thứ phát của thoát vị đĩa đệm như: phù nề các mô xung quanh, ứ đọng tĩnh mạch, các quá trình dính… làm cho triệu chứng bệnh tăng lên.
– Theo Saporta (1970), trên lâm sàng nghĩ đến thoát vị đĩa đệm nếu có 4 triệu chứng trở lên trong số 6 triệu chứng sau:
(1) Có yếu tố chấn thương.
(2) Đau cột sống thắt lưng lan theo rễ, dây thần kinh hông to.
(3) Đau tăng khi ho, hắt hơi, rặn.
(4) Có tư thế giảm đau: nghiêng người về một bên làm cột sống bị vẹo.
(5) Có dấu hiệu chuông bấm.
(6) Dấu hiệu Lasègue (+).
3.3. Cận lâm sàng
– Chụp X Quang có thể giúp gián tiếp xác định vị trí thoát vị. Bên cạnh đó, X Quang quy ước (chụp các tư thế thẳng, nghiêng, chếch, cúi và ưỡn) còn giúp xác định các tổn thương khác của cột sống như trượt đốt sống, mất vững cột sống, khuyết eo,…
– Chụp cộng hưởng từ (MRI): Chụp cộng hưởng từ được coi là phương pháp chẩn đoán hình ảnh hiệu quả, mổ tả được tình trạng thoát vị đĩa đệm, và mức độ chèn ép thần kinh,…
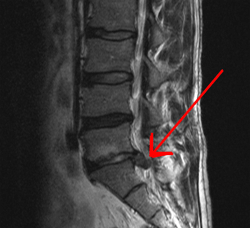
Hình ảnh thoát vị đĩa đệm trên phim MRI
4. Biến chứng có thể xảy ra nếu không điều trị
– Đau mạn tính, giảm vận động, giảm chất lượng sống.
– Teo cơ, giảm sức cơ, liệt hoàn toàn.
– Hẹp ống sống.
– Hội chứng chùm đuôi ngựa: Rối loạn đại tiểu tiện, suy giảm sinh dục.
– Tổn thương rễ thần kinh, chảy máu, nhiễm trùng sau phẫu thuật.
5. Cách phòng chống thoát vị đĩa đệm
Tập cách sống lành mạnh:
– Tập thể dục đều đặn tăng sự dẻo dai cho hệ cơ thân, bụng, lưng và cột sống.
– Khởi động cơ thể trước khi bắt đầu công việc.
– Duy trì cân nặng trong giới hạn bình thường.
Tư thế đúng:
– Tư thế cột sống thẳng, hạn chế lao động, mang vác vật nặng.
– Nếu công việc bắt buộc phải làm thì phải biết các tư thế thích hợp không để vặn cột sống mà nên gập gối, thẳng lưng, bê vật gần người nhất.
Trong công việc:
– Nếu phải đứng lâu, nên dùng ghế tựa thấp để chân, thay đổi chân từng bên 5-10 phút/ lần.
– Nếu phải ngồi lâu, nên cố gắng dành thời gian nghỉ để tránh co cứng cơ.
– Ngồi thẳng, sử dụng ghế xoay để tránh xoay người.
– Khi ngồi làm việc nên gác chân cao hơn phần háng.
– Không nên mang guốc quá cao trên 5 cm, không cầm túi sách hay xách vật nặng một bên mà phải phân bổ đều ra hai bên.
– Phòng tránh tối đa các nguy cơ sang chấn gây ảnh hưởng đến cột sống.
– Trong sinh hoạt đi lại hằng ngày cố gắng đi lại cẩn thận, không đi xe vào ổ gà, đường không bằng phẳng, hạn chế các rủi ro té ngã, bị đánh…
6. Khi nào bệnh nhân cần đi khám chuyên khoa?
– Khi bệnh nhân đau lưng > 1 tuần gây khó chịu cho hoạt động thường ngày.
– Đau lưng xảy ra ngay sau khi ngã hoặc sau chấn thương.
– Cơn đau đánh thức vào ban đêm.
– Đau kèm sốt và sút cân chưa rõ nguyên nhân.
7. Điều trị nội khoa đối với bệnh thoát vị đĩa đệm như thế nào?
Điều trị nội khoa và phục hồi chức năng được chỉ định và thực hiện như sau:
– Chỉ định cho các trường hợp lồi đĩa đệm, đĩa đệm chưa bị rách bao xơ, đĩa đệm thoái hóa độ I, II.
– Nếu điều trị đúng chỉ định và đúng phương pháp thì tỷ lệ thành công tới 95%. Với mục đích là giảm đau, hết dị cảm, phục hồi chức năng vận động và tạo điều kiện cho phần đĩa đệm bị thoát vị co bớt lại làm giảm chèn ép thần kinh. Điều trị thông thường qua từng giai đoạn bệnh :
+ Giai đoạn 1: Giảm đau kết hợp chống viêm non-steroid, thuốc chống co cứng cơ và/hoặc corticoid đường uống
+ Giai đoạn 2: Tiêm ngoài màng cứng, tiêm quanh rễ thần kinh và các biện pháp khác (vật lý trị liệu, xoa bóp, kéo giãn cột sống, đai lưng…)
– Trong một số trường hợp có thể sử dụng thủ thuật phong bế rễ thần kinh chọn lọc hay tiêm ngoài màng cứng (thường dùng Hydrocortisone) để làm giảm đau thần kinh bị chèn ép. Thủ thuật này được thực hiện trong phòng mổ, sử dụng màng tăng sáng. Mỗi lần thực hiện có thể có hiệu quả trong 3 – 4 tháng.
– Khi triệu chứng đau cấp cải thiện, tập chương trình phục hồi để dự phòng các tổn thương về sau. Bao gồm các bài tập để điều chỉnh tư thế, làm khỏe các cơ nâng đỡ cho lưng và cải thiện tính mềm dẻo uyển chuyển.
– Có thể kết hợp với các phương pháp đông y: Châm cứu, bấm huyệt,…
– Một số phương pháp can thiệp giảm áp đĩa đệm qua da.
– Một số phương pháp đã được áp dụng, có hiệu quả: Giảm áp đĩa đệm bằng laser, bằng sóng cao tần (radio frequency).
8. Tư vấn chăm sóc trong điều trị nội khoa
8.1. Những điều cần biết trong thời gian nằm viện
– Điều trị nội khoa thường được áp dụng ở giai đoạn mà bao xơ đĩa đệm chưa bị rách (lồi đĩa đệm). Nếu điều trị đúng chỉ định và phương pháp thì tỷ lệ thành công đến 95%.
– Mục đích điều trị nội khoa sẽ giúp cho bệnh nhân cải thiện những vấn đề sau:
+ Giảm đau.
+ Hết dị cảm( tê bì..).
+ Phục hồi chức năng vận động.
+ Tạo điều kiện cho phần đĩa đệm bị thoát vị co bớt lại giảm chèn ép thần kinh.
– Điều trị nội khoa sẽ chia làm hai giai đoạn:
+ Giai đoạn 1: Bệnh nhân sẽ được dùng thuốc giảm đau, giãn cơ, canxi hỗ trợ xương, chống viêm đường uống hoặc tiêm.
+ Giai đoạn 2: Tiêm ngoài màng cứng và các biện pháp như : vật lý trị liệu, xoa bóp, kéo dãn cột sống…
– Lưu ý khi vận động, nghỉ ngơi:
+ Bệnh nhân sẽ nghỉ ngơi tại giường, được mang đai để cố định cột sống.
+ Đi lại nhẹ nhàng, không khom cúi người, ngồi xổm. Không khệnh vác đồ nặng.
+ Di trì cột sống ở tư thế thẳng, không nằm đệm quá mềm, không kê gối cao.
– Nếu bệnh nhân có chỉ định tập vật lý trị liệu, sẽ mời bác sỹ chuyên khoa đông y khám và cho chỉ định điều trị. Hằng ngày bệnh nhân sẽ được điều dưỡng đưa tới phòng tập vật lý trị liệu.
– Dinh dưỡng: Ăn uống đủ dinh dưỡng, tăng cường thức ăn giàu canxi, không dùng chất kích thích, rượu bia, thuốc lá.
8.2. Những điều cần biết sau khi ra viện
– Uống thuốc đúng hướng dẫn theo toa ra viện. Nếu trong quá trình uống thuốc có những triệu chứng bất thường như: Ngứa, buồn nôn, chóng mặt, tức ngực, khó thở… cần tới bệnh viện để được khám và xử trí.
– Dinh dưỡng: Ăn đầy đủ dinh dưỡng, tăng cường thức ăn giàu canxi. Không dùng chất kích thích: rượu, bia, thuốc lá.
– Tập luyện:
+ Tiếp tục mang đai cột sống đến khi hết tình trạng đau lưng giảm hẳn.
+ Vận động, thể dục nhẹ nhàng, tốt nhất có thể bơi lội, đi bộ, đạp xe đạp, không được vặn người, ngồi xổm, nằm võng.
+ Không mang vác, lao động nặng.
+ Nếu bác sỹ vẫn còn chỉ định tiếp tục vật lý trị liệu thì ngày hôm sau khi xuất viện bệnh nhân cần tiếp tục tập vật lý trị liệu và phục hồi chức năng với các dụng cụ tập chuyên dụng tại bệnh viện Gia Đình Đà Nẵng hoặc các bệnh viện phục hồi chức năng uy tín.
– Tái khám khi hết thuốc hoặc tái khám ngay khi có bất thường như: Xuất hiện đau lưng nhiều hơn, tê bì chân, không đi được, yếu liệt, bí tiểu,…