1. Tiền sản giật là gì?
1. Tiền sản giật là gì?
Tiền sản giật – sản giật (TSG-SG) là một trong những nguyên nhân hàng đầu gây tử vong mẹ, tử vong chu sinh trên toàn thế giới, chiếm tỷ lệ khoảng 2 – 10% trong toàn bộ thai kỳ. Hiện tượng rối loạn chức năng đa cơ quan liên quan đến thai nghén không chỉ gây nhiều biến chứng đối với cả mẹ và thai nhi, ảnh hưởng của TSG-SG còn kéo dài sau sinh, liên quan đến các lần sinh tiếp theo và là yếu tố nguy cơ của các bệnh lý tim mạch về sau.
Có thể hạn chế các ảnh hưởng của TSG-SG thông qua dự báo và điều trị dự phòng bệnh, tối ưu là dự phòng xuất hiện bệnh, ngăn chặn tiến triển nặng và ngăn chặn các biến chứng. Từ năm 2011, WHO đã đưa ra các khuyến cáo dự báo và điều trị dự phòng bệnh lý TSG.
2. Nhận biết triệu chứng tiền sản giật – sản giật
– Triệu chứng nhận biết:
+ Tăng huyết áp
– Triệu chứng tăng huyết áp trong TSG được xác định khi tuổi thai sau tuần thứ 20, khi HATT ≥ 140mmHg hoặc HATTr ≥ 90mmHg, đo 2 lần cách nhau 4 giờ và không quá 1 tuần.
+ Protein niệu
+ Các triệu chứng lâm sàng khác liên quan đến rối loạn chức năng nhiều cơ quan gồm: rối loạn thị giác và tri giác, đau đầu không đáp ứng với các thuốc giảm đau, đau vùng thượng vị – hạ sườn phải, tan máu, phù phổi…
– Triệu chứng qua thực hiện cận lâm sàng
– Giảm tiểu cầu
– Giảm mức lọc cầu thận, tăng nồng độ creatinin, acid uric huyết thanh.
– Tăng các men gan (SGOT, SGPT).
– Protein niệu và hồng cầu niệu.
– Soi đáy mắt biểu hiện co các động mạch võng mạc
3. Tại sao nên tầm soát sớm tiền sản giật trong quý 1 thai kỳ?
Tầm soát tiền sản giật trong quý 1 thai kỳ giúp nhận diện sớm những phụ nữ mang thai có nguy cơ bị tiền sản giật, từ đó cho phép bác sỹ có kế hoạch giám sát và can thiệp sớm để giảm bớt nguy cơ mắc bệnh nghiêm trọng cho mẹ và bé.
4. Sàng lọc tiền sản giật
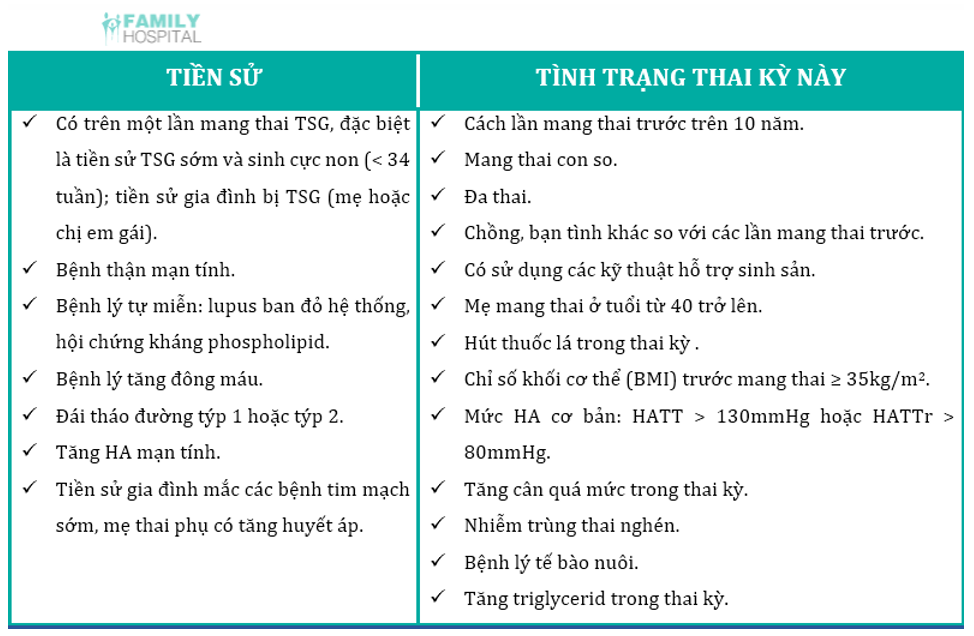
Các yếu tố nguy cơ
Đặc điểm mẹ
– Mức sống thấp.
– Lạm dụng chất kích thích.
Sàng lọc dự phòng tiền sản giật
5. Xét nghiệm tầm soát tiền sản giật quý 1 thai kỳ được thực hiện như thế nào?
Xét nghiệm tầm soát tiền sản giật quý 1 thai kỳ thường được thực hiện cùng lúc với xét nghiệm combined test (tầm soát các bất thường nhiễm sắc thể 13, 18, 21) thời điểm từ 11 tuần đến 13 tuần 6 ngày vì có thể xét nghiệm trên cùng 1 mẫu máu. Đây là loại xét nghiệm không xâm lấn và hoàn toàn không gây ảnh hưởng đến mẹ và thai nhi.
6. Quy trình xét nghiệm?
Mô hình dự báo nguy cơ hình thành TSG tại thời điểm 3 tháng đầu thai kỳ dựa vào phối hợp nhiều yếu tố:
Các đặc điểm mẹ: tuổi mẹ, chiều cao (cm), cân nặng (kg), BMI. Cách thức thụ thai: tự nhiên, có dùng thuốc kích thích rụng trứng, thụ tinh trong ống nghiệm…
Tiền sử nội khoa:Tăng huyết áp mạn tính, đái tháo đường, lupus ban đỏ hệ thống, hội chứng kháng phospholipid…
Tiền sử sản khoa: Con so (chưa sinh lần nào ở tuổi thai > 24 tuần), hoặc con rạ (ít nhất một lần sinh ở tuổi thai > 24 tuần).
Đặc điểm thai: Tuổi thai từ 11 tuần đến 13 tuần 6 ngày (tính theo chiều dài đầu mông (CRL) trong khoảng 45 – 84 mm), đơn thai/song thai 1 rau/song thai 2 rau.
Huyết áp động mạch trung bình:
Đo huyết áp 2 tay, 2 lần: HAĐMTB = (HA tâm thu – HA tâm trương)/3 + HA tâm trương
Siêu âm chỉ số xung động mạch tử cung (PI)
– Tại thời điểm thai 11 – 13 tuần 6 ngày, siêu âm đường bụng, đo chiều dài đầu – mông (CRL trong khoảng 45 – 84mm), tính tuổi thai theo siêu âm, đo độ mờ da gáy, xác định hiện diện xương mũi. Thực hiện siêu âm Doppler động mạch tử cung, đo PI động mạch tử cung 2 bên và xác định giá trị PI trung bình để sử dụng trong sàng lọc TSG.
Các chất chỉ điểm sinh hóa
– FIGO khuyến cáo tốt nhất sử dụng PlGF trong mô hình sàng lọc TSG ở 3 tháng đầu thai kỳ. PAPP-A sử dụng trong trường hợp xét nghiệm PlGF không sẵn có.
Xác định nguy cơ TSG: dựa vào phối hợp các yếu tố trên bằng thuật toán tính nguy cơ của Hiệp hội Y học thai nhi – FMF
7. Ý nghĩa của xét nghiệm tầm soát tiền sản giật?
– Đây là một xét nghiệm tầm soát, không phải xét nghiệm chẩn đoán, kết quả có độ nhậy là 90%, dương tính giả là 10%.
– Xét nghiệm cho kết quả nguy cơ thai phụ có khả năng xuất hiện tiền sản giật tại các thời điểm < 32 tuần thai và < 37 tuần thai là cao hay thấp.
– Kết quả nguy cơ thấp: nghĩa là thai phụ gần như không xuất hiện tiền sản giật. Tuy nhiên không có nghĩa là hoàn toàn không xuất hiện. Do vậy vẫn sẽ phải tiếp tục khám thai định kỳ như bình thường.
– Kết quả nguy cơ cao: thai phụ sẽ được bác sỹ theo dõi sát và có kế hoạch can thiệp thích hợp. Cần điều trị dự phòng khi nguy cơ xác định bằng mô hình phối hợp ≥ 1/100.
Điều trị dự phòng:
– Aspirin liều thấp, 81 – 150mg/ uống buổi tối, bắt đầu từ tuần thứ 11 – 13+6 tuần cho đến 36 tuần tuổi thai, tối thiểu liệu trình phải đạt đến 28 tuần tuổi thai, nên kết thúc khoảng 1 tuần trước khi thai đủ tháng.
– Bổ sung canxi liều ≥ 1 gram/ngày: khuyến cáo sử dụng để dự phòng TSG cho nhóm có chế độ ăn có canxi thấp (< 600gram/ngày) hoặc nhóm nguy cơ cao không thể điều trị dự phòng bằng aspirin.
Bệnh viện Gia Đình đã triển khai mô hình sàng lọc tiền sản giật trên những sản phụ có yếu tố nguy cơ tại quý 1 thai kỳ theo đúng khuyến cáo của các hiệp hội sản phụ khoa, Tổ chức y tế thế giới và Bộ y tế. Khách hàng có nguy cơ sẽ được tư vấn bởi các bác sỹ sản khoa và bác sỹ nội tiết để có phương án dự phòng và điều trị tốt nhất đảm bảo sức khỏe thai kỳ an toàn.
BS CKI Đỗ Lan Anh
ThS. BS. Nguyễn Thị Thanh Loan
Khoa Phụ Sản, Bệnh viện Gia Đình