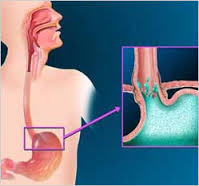
Bệnh trào ngược dạ dày – thực quản (BTNDD-TQ) đã được y văn đề cập đến từ vài chục năm nay, nhưng ở Việt Nam, bệnh này chỉ mới được lưu ý từ vài năm trở lại đây. Một trong các nguyên nhân làm cho BTNDD-TQ chưa được quan tâm đúng mức ở nước ta do triệu chứng quan trọng nhất của bệnh này chưa được tầm soát kỹ, trong khi các triệu chứng khác thì rất dễ bị lầm lẫn và thường được qui cho các bệnh khác như viêm loét dạ dày – tá tràng, viêm thanh quản, viêm mũi xoang…
Vậy bệnh trào ngược dạ dày thực quản (GERD) là gì? Đó là tình trạng trào ngược từng lúc hay thường xuyên của dịch dạ dày lên thực quản. Do tính chất kích thích của các chất dịch trong dạ dày như HCI, pepsine, dịch mật… đối với niêm mạc thực quản, nên sẽ gây ra các triệu chứng và biến chứng.
BTNDD-TQ khá phổ biến ở các nước phương Tây với tần xúat từ 15 – 30% dân số. Ở các nước châu Á tần xuất dao động từ 5 – 15%.
Nguyên nhân – Sinh bệnh học của bệnh trào ngược dạ dày thực quản
Ở trạng thái sinh lý bình thường thỉnh thoảng cũng có hiện tượng trào ngược dịch dạ dày lên thực quản nhưng rất thoáng qua và không gây hệ quả gì. Có một cơ chế bảo vệ chống trào ngược gồm nhiều yếu tố sau:
(1) Hoạt động của cơ thắt dưới thực quản (CTDTQ) là yếu tố rất quyết định trong hiện tượng TNDD-TQ. Nó có vai trò rất quan trọng trong việc bảo vệ niêm mạc thực quản đối với HCI của dịch dạ dày. Bình thường CTDTQ chỉ dãn mở ra khi nuốt, sau đó sẽ co thắt và đóng kín ngăn không cho dịch dạ dày trào ngược lên thực quản. Tuy nhiên, vẫn có lúc trương lực cơ bị giảm và dịch dạ dày trào ngược lên thực quản.
(2) Khi có sự trào ngược của dịch dạ dày lên thực quản, dịch nhày thực quản với bi-carbonat và nước bọt do có tính kềm sẽ trung hòa HCI của dịch vị làm giảm hoặc mất sự kích thích của dịch vị lên niêm mạc thực quản.
(3) Nhu động của thực quản sẽ đẩy dịch trào ngược trở xuống dạ dày.
Khi CTDTQ hoạt động không tốt sẽ dẫn đến BTNDD-TQ. Các yếu tố ảnh hưởng đến rối loạn hoạt động của CTDTQ và cơ chế bảo vệ chống trào ngược có thể do:
(1) Sự dãn CTDTQ xảy ra thường xuyên hơn và kéo dài hơn
(2) Thoái vị hoành
(3) Rối loạn nhu động thực quản
(4) Giảm tiết nước bọt (thuốc lá)
(5) Các tác nhân làm giảm áp lực cơ thắt dưới thực quản như các thuốc secretin, cholécystokinine, glucagon; các thuốc kích thích β thụ cảm, ức chế α , kháng tiết choline, theophylline; các chất cafein, rượu, thuốc lá, chocolate, hay bữa ăn nhiều mỡ…
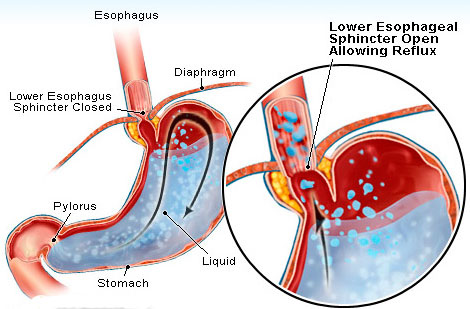
Triệu chứng và biến chứng của trào ngược dạ dày thực quản
Các triệu chứng quan trọng của bệnh trào ngược dạ dày thực quản là ợ nóng, trớ nuốt khó. Các triệu chứng không điển hình thường do các biến chứng của BTNDD-TQ.
Ợ nóng: Là cảm giác gây ra do trào ngược dịch dạ dày lên thực quản. Niêm mạc TQ bị kích thích bởi HCI hoặc dịch mật trong dịch dạ dày làm bệnh nhân có cảm giác nóng rát lan từ thượng vị lên dọc sau xương ức, có khi lan đến vùng hạ họng hoặc lên tận mang tai. Trường hợp điển hình, chứng ợ nóng xuất hiện sau bữa ăn và theo tư thế cúi gập người về trước, hoặc những cơn ho ban đêm do tư thế nằm. Các triệu chứng trên tăng khi uống rượu, uống nước chua.
Trớ: là sự ựa ngược dịch đọng trong thực quản, ngay trên phần bị nghẽn tắc. Trớ thường xảy ra do thay đổi tư thế hay 1 sự gắng sức. Dịch trớ thường không mùi vị, không chua và có thể lẫn thức ăn chưa tiêu hóa.
Nuốt khó: là cảm giác dừng đứng của thức ăn hay thức uống trong thực quản ngay sau khi nuốt. Cần phân biệt với nuốt khó do nguyên nhân hầu miệng là thức ăn không đến được vùng hạ họng mà trào ngược lên mũi hoặc bị lạc vào khí quản thường có kèm theo sặc. Trước bệnh nhân bị nuốt nghẹn, dù rất nhẹ hay thoáng qua, cũng phải cảnh giác một ung thư thực quản và phải làm một số thăm dò như X quang hoặc nội soi TQ để xác minh hoặc loại trừ nguyên nhân này.
Các triệu chứng không điển hình: thường dễ gây nhầm lẫn trong chẩn đoán với các bệnh khác như đau ngực, cảm giác cục nghẹn, ứa nước bọt trong họng, ho mạn tính, hen suyễn, khàn giọng, viêm xoang, viêm hầu họng, đắng miệng và đau họng, hôi miệng, nấc cục, ói…
Diễn tiến và các biến chứng của BTNDD-TQ: Điểm cần lưu ý là không có sự song hành giữa triệu chứng lâm sàng và tổn thương thực thể của các biến chứng: Đau nhiều chưa chắc đã có tổn thương viêm thực quản nặng; ngược lại viêm thực quản nặng có thể diễn tiến âm thầm cho đến khi xuất hiện các biến chứng loét, hẹp, xuất huyết. Biến chứng thường xảy ra nhất là viêm thực quản do trào ngược (VTQTN) với các hệ quả loét, teo hẹp. Xơ hóa do viêm có thể làm co rút thực quản (Bracheesophage). Niêm mạc thực quản bị ngắn (Emdobrachyesophage) do niêm mạc thực quản bị thay thế dần bởi niêm mạc dạ dày (chuyển sản niêm mạc Barrett) với nguy cơ hóa ung thư đoạn niêm mạc bị chuyển sản. Loét thực quản có thể gây XHTH. Hiếm gặp hơn là các biến chứng viêm thanh quản, viêm xoang, viêm mũi họng, viêm phổi do hít do trào ngược xảy ra vào ban đêm.
Chẩn đoán bệnh lý trào ngược dạ dày thực quản
Trong đa số trường hợp chẩn đoán chủ yếu dựa vào hỏi bệnh sử và qua theo dõi thấy có đáp ứng với điều trị thử.
Triệu chứng điển hình của bệnh trào ngược dạ dày thực quản là chứng ợ nóng. Khi bệnh nhân có triệu chứng điển hình này, ta có thể tiến hành điều trị thử với các thuốc ức chế bơm proton (Omeprazole, Lansoprazole, Rabeprazole). Những ca có triệu chứng không điển hình thường cần được thăm dò cận lâm sàng để xác định chẩn đoán. Nội soi thực quản giúp phát hiện các biến chứng của BTNDD-TQ như viêm thực quản, loét, hẹp thực quản và chuyển sản Barrett. X Quang thực quản chỉ phát hiện các biến chứng teo hẹp, loét thực quản, hoặc thoái vị hoành.
Đo áp lực cơ thắt thực quản dưới không chính xác vì nhiều nguyên nhân như thay đổi áp lực với khẩu kính ống đo, với cử động hô hấp… Đo pH thực quản là phương pháp tin cậy hơn để chẩn đoán TNDD-TQ nhưng không xác định được các tổn thương thực thể do trào ngược. Nghiệm pháp Beratein, không nhạy và không đặc hiệu, thường dùng trong chẩn đoán nguyên nhân của đau ngực không do tim.
Điều trị bệnh trào ngược dạ dày thực quản
Các phương pháp điều trị nội khoa gồm:
(1) Chế độ ăn giảm các chất kích thích như rượu, café, thuốc lá, chocolate; Tránh ăn quá no hoặc uống nhiều nước có gas.
(2) Tránh làm tăng áp lực xoang bụng như nịt lưng, nịt vú quá chặt.
(3) Tránh sử dụng 1 số thuốc làm giảm trương lực CVDTQ như: Anticholinergic, Theophylline…
(4) Sử dụng các thuốc chống tiết acid nhóm ức chế bơm proton (PPI) làm giảm các triệu chứng và làm lành viêm thực quản trong đa số trường hợp nên là thuốc được chọn đầu tiên trong điều trị nội khoa BTNDD-TQ. Những ca nhẹ có thể dùng các thuốc làm tăng trương lực CVDTQ như Metoclopramide, Domperidone, Cisapride hoặc các thuốc Antacid, Acid Alginic cũng có kết quả. Do bệnh dễ tái phát sau ngưng thuốc nên thường phải điều trị duy trì sai giai đoạn điều trị tấn công (giảm nửa liều) hoặc dùng thuốc khi có triệu chứng (thuốc uống khi cần).
Phẫu thuật thường được chỉ định trong ca không đáp ứng hoặc đáp ứng kém với điều trị nội khoa. Đó là các phương pháp tạo nếp gấp đáy vị (phẫu thuật Nissen, phẫu thuật Toupet), hoặc các phương pháp can thiệp qua nội soi (khâu CVDTQ qua nội soi, Tiêm chất sinh học làm tăng khối cơ). Những ca bị biến chứng hẹp thực quản có thể được nong thực quản qua nội soi.
Kết luận
Bệnh trào ngược dạ dày thực quản là một bệnh mạn tính ngày càng thường gặp hơn ở các nước châu Á và có khuynh hướng tăng tần xuất ở Việt Nam. Bệnh không chỉ ảnh hưởng đến chất lượng cuộc sống do các triệu chứng mà còn có thể gây các biến chứng nặng như loét thực quản, hẹp thực quản và hóa ung thư. Việc chẩn đoán và điều trị cần được xem xét, cân nhắc kỹ để đạt kết quả tốt nhất với chi phí hợp lý nhất, cũng như tránh bỏ sót những biến chứng nguy hiểm như hóa ung thư.